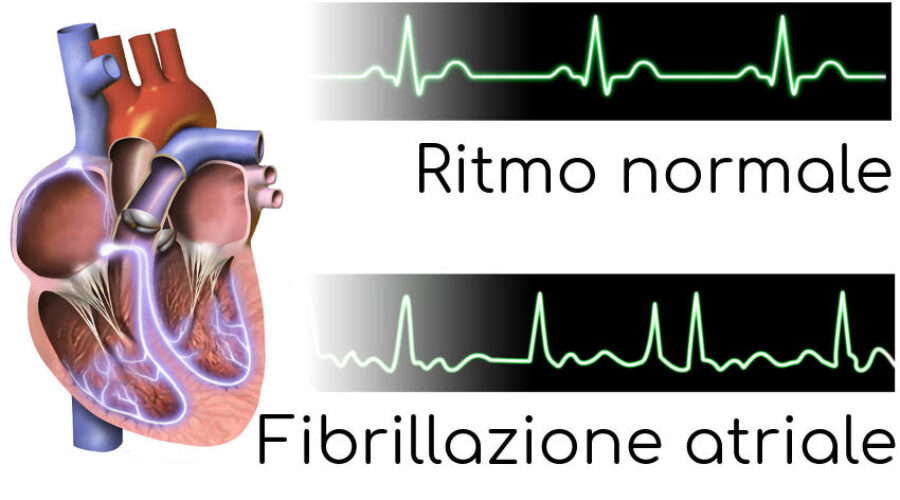
Fibrillazione Atriale
La fibrillazione atriale è un ritmo atriale rapido e irregolarmente irregolare. I sintomi comprendono palpitazioni e talvolta astenia, intolleranza allo sforzo, dispnea e presincope. Possono formarsi trombi atriali, che determinano un significativo aumento del rischio di ictus embolico. La diagnosi è basata sull’ECG. Il trattamento comprende il controllo della frequenza con i farmaci che agiscono sul nodo AV, la prevenzione del tromboembolismo con la terapia anticoagulante e talvolta il controllo del ritmo con farmaci antiaritmici o la cardioversione elettrica.
Si pensa che la fibrillazione atriale rifletta la presenza di molteplici onde che derivano da piccoli rientri caotici che si sostengono all’interno degli atri. Tuttavia, in molti casi, l’attivazione di un focus ectopico all’interno di strutture venose adiacenti agli atri (solitamente le vene polmonari) è responsabile sia dell’inizio che del mantenimento della fibrillazione atriale. Nella fibrillazione atriale gli atri non si contraggono e il sistema di conduzione atrioventricolare è bombardato da molteplici stimoli elettrici, provocando un’incostante trasmissione dell’impulso dagli atri ai ventricoli e una frequenza ventricolare irregolarmente irregolare, che però solitamente ricade nel range della tachicardia.
La fibrillazione atriale è l’aritmia più comune riscontrata in clinica e colpisce circa 2,3 milioni di adulti negli Stati Uniti. Gli uomini e i bianchi hanno un numero maggiore di probabilità di esserne affetti rispetto alle donne e ai neri. La prevalenza aumenta con l’età; quasi il 10% delle persone di età > 80 anni ne è affetto. La fibrillazione atriale tende a verificarsi in pazienti con disturbi cardiaci di base.
Complicazioni di fibrillazione atriale
L’assenza di contrazioni atriali predispone alla formazione di trombi; il rischio annuale di un evento embolico cerebrovascolare è di circa il 7%. Il rischio di ictus è maggiore nei pazienti più anziani e nei pazienti con valvulopatia reumatica, valvola cardiaca meccanica, ipertiroidismo, ipertensione, diabete, disfunzione sistolica ventricolare sinistra o precedenti episodi tromboembolici. Gli emboli sistemici possono anche causare disfunzioni o necrosi di altri organi (p. es., cuore, rene, tratto gastrointestinale, occhi) o di un arto.
La fibrillazione atriale può anche alterare la gittata cardiaca; la perdita di contrazione atriale può abbassare la gittata cardiaca a frequenza cardiaca normale di circa il 10%. Tale diminuzione è generalmente ben tollerata, tranne quando la frequenza ventricolare diventa troppo veloce (p. es., > 140 battiti/min), o quando i pazienti hanno gittata cardiaca borderline o bassa dall’inizio. In questi casi, può svilupparsi un’ insufficienza cardiaca.
Le cause più frequenti di fibrillazione atriale sono
-
Patologie cardiache valvolari: stenosi mitralica, insufficienza mitralica, insufficienza tricuspidale
-
Abuso d’assunzione di alcol (sindrome del cuore in vacanza)
Cause meno frequenti di fibrillazione atriale sono
-
Difetti del setto atriale e altri difetti cardiaci congeniti
La fibrillazione atriale isolata è la fibrillazione atriale senza causa identificabile, nei pazienti di età < 60 anni.
Complicazioni della fibrillazione atriale
La fibrillazione atriale parossistica è una fibrillazione atriale che dura < 1 settimana dopo essersi convertita spontaneamente o tramite un intervento a ritmo sinusale normale. Gli episodi possono ripetersi.
La fibrillazione atriale persistente è una fibrillazione atriale continua che dura > 1 settimana.
La fibrillazione atriale persistente di lunga durata dura > 1 anno, ma vi è ancora la possibilità di ripristinare il ritmo sinusale.
La fibrillazione atriale permanente non può essere convertita in ritmo sinusale (il termine comprende anche i pazienti per i quali è stata presa la decisione di non tentare la conversione in ritmo sinusale). Più lunga è la durata della fibrillazione atriale, meno probabile è la sua conversione spontanea a ritmo sinusale e più difficile è la sua cardioversione a causa del rimodellamento atriale (cioè, cambiamenti nell’elettrofisiologia atriale dovuti alle alte frequenze di attivazione atriale, come la riduzione della refrattarietà atriale, l’aumento della dispersione spaziale della refrattarietà atriale, e/o la riduzione della velocità di conduzione intra-atriale).
Sintomatologia della fibrillazione atriale
La fibrillazione atriale è spesso asintomatica, ma molti pazienti lamentano palpitazioni, vago fastidio toracico o sintomi da insufficienza cardiaca (p. es., debolezza, sensazione di testa vuota, dispnea), in particolare quando la frequenza ventricolare è molto rapida (spesso 140-160 battiti/min). I pazienti si possono presentare anche solo con sintomi e segni di un ictus cerebrale acuto o di un danno ad altri organi dovuto a embolia sistemica.
Il polso è irregolarmente irregolare con perdita di onde a al polso venoso giugulare. Può essere presente un deficit di polso (la frequenza ventricolare rilevata mediante auscultazione cardiaca è maggiore della frequenza rilevata al polso) perché il volume di eiezione sistolico ventricolare sinistro non è sempre sufficiente a produrre un’onda pressoria periferica per un battito strettamente accoppiato al battito precedente.
Diagnosi della fibrillazione atriale
-
Elettrocardiografia (ECG)
-
Ecocardiografia
-
Prove di funzionalità tiroidea
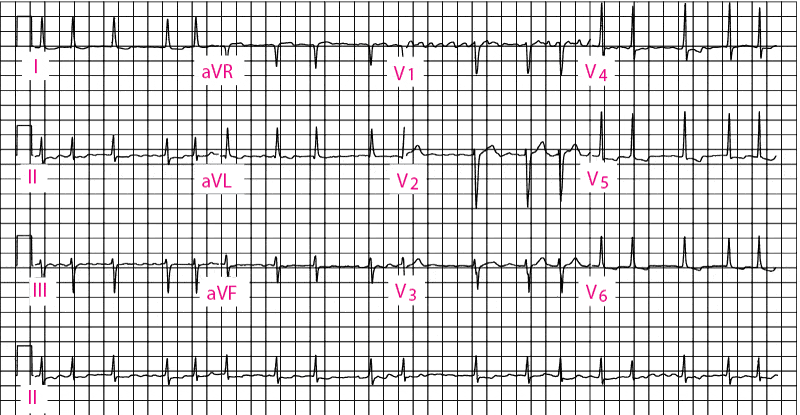
La diagnosi di fibrillazione atriale viene eseguita tramite ECG (vedi figura Fibrillazione atriale). I reperti comprendono
-
Assenza di onde P
-
Presenza di onde f (fibrillatorie) tra i complessi QRS; le onde f sono irregolari per frequenza e morfologia; ondulazioni di base a frequenza > 300/min, solitamente meglio visibili nella derivazione V1, e non sempre evidenti in tutte le derivazioni
-
Intervalli R-R irregolarmente irregolari
Fibrillazione atriale
|
Altri ritmi irregolari possono ricordare la fibrillazione atriale all’ECG, ma si distinguono per la presenza di onde P discrete o di onde di flutter, che talvolta si possono rendere più evidenti con l’ausilio di manovre vagali. Il tremore muscolare o un’interferenza elettrica possono assomigliare alle onde f, ma il ritmo sottostante è solitamente regolare. Durante la fibrillazione atriale si può verificare un fenomeno che simula le extrasistoli ventricolari o la tachicardia ventricolare (fenomeno di Ashman). Questo fenomeno si presenta tipicamente quando un intervallo RR breve segue un intervallo RR lungo; l’intervallo più lungo allunga il periodo refrattario del sistema di conduzione sotto-Hissiano e i successivi complessi QRS sono condotti con aberranza, tipicamente con morfologia tipo blocco di branca destra.
L’ ecocardiogramma e i test di funzione tiroidea sono fondamentali nella valutazione iniziale. L’ecocardiogramma viene eseguito per valutare la presenza di cardiopatie strutturali (p. es., ingrandimento atriale sinistro, alterazioni della cinetica segmentaria del ventricolo sinistro che suggeriscono ischemia in atto o pregressa, valvulopatie, cardiomiopatie) e per identificare ulteriori fattori di rischio di ictus (p. es., stasi ematica o trombo in atrio sinistro, placche aortiche complesse). È più probabile che i trombi atriali si localizzino nelle auricole dove vengono meglio individuati con l’ecocardiogramma transesofageo piuttosto che transtoracico.